영유아 발열 대처 — 38℃ vs 39℃ 단계별 처치와 응급 신호
영유아 발열 38℃·39℃·40℃ 단계별 대처, 해열제 용량 계산(아세트아미노펜·이부프로펜), 미온수 마사지·옷차림·수분 보충, 응급실 가야 하는 신호를 AAP·대한소아청소년과학회 가이드로 정리합니다.
영유아의 첫 발열은 부모를 가장 당황하게 만드는 상황입니다. 미국 소아과학회(AAP)와 대한소아청소년과학회는 38℃·39℃·40℃ 구간별로 다른 대처법을 권장하며, 무조건적인 해열제 사용보다 체온이 아니라 아기 상태를 보는 것이 핵심이라고 강조합니다.
1. 발열의 정의 — 측정 부위별 기준
발열 기준은 측정 부위에 따라 다릅니다.
| 측정 부위 | 발열 기준 | 정확도 | 권장 연령 |
|---|---|---|---|
| 항문 | 38.0℃ 이상 | 가장 정확 | 3세 미만 |
| 귀(고막) | 38.0℃ 이상 | 정확 | 6개월 이상 |
| 이마(비접촉) | 38.0℃ 이상 | 보통 | 모든 연령 |
| 겨드랑이 | 37.2℃ 이상 | 낮음 | 보조용 |
| 입(구강) | 37.5℃ 이상 | 정확 | 5세 이상 |
3개월 미만 영아의 38℃ 이상 발열은 무조건 응급실 — 패혈증·뇌수막염 위험이 높기 때문입니다.
2. 38℃ 미만 미열 — 해열제 없이 관찰
37.5–37.9℃는 정상 범위 상단이며 해열제가 필요 없습니다. 이 단계에서 부모가 할 일:
- 수분 충분히 공급 — 평소보다 30–50% 더 (모유·분유·물·이온음료)
- 옷차림 가볍게 — 두꺼운 옷·이불 즉시 제거
- 실내 온도 22–24℃ 유지
- 30분마다 체온 재측정
- 아기가 활발하고 잘 먹으면 정상 활동 유지 가능
미열은 면역 시스템이 작동 중이라는 신호로, 해열제로 억제하면 오히려 회복이 느려질 수 있습니다.
3. 38℃ 이상 — 해열제 사용 시점
대한소아청소년과학회는 체온보다 아기 상태를 우선 판단 기준으로 권합니다. 38℃ 이상이어도 아기가 잘 놀고 잘 먹으면 해열제 미사용도 가능합니다.
- 38.5℃ 이상 + 불편해함
- 잠을 잘 못 자거나 안절부절
- 식욕 저하 + 탈수 우려
- 3개월 이상 (3개월 미만은 즉시 병원)
- 열성 경련 병력 있는 아기는 38℃부터 사용 권장
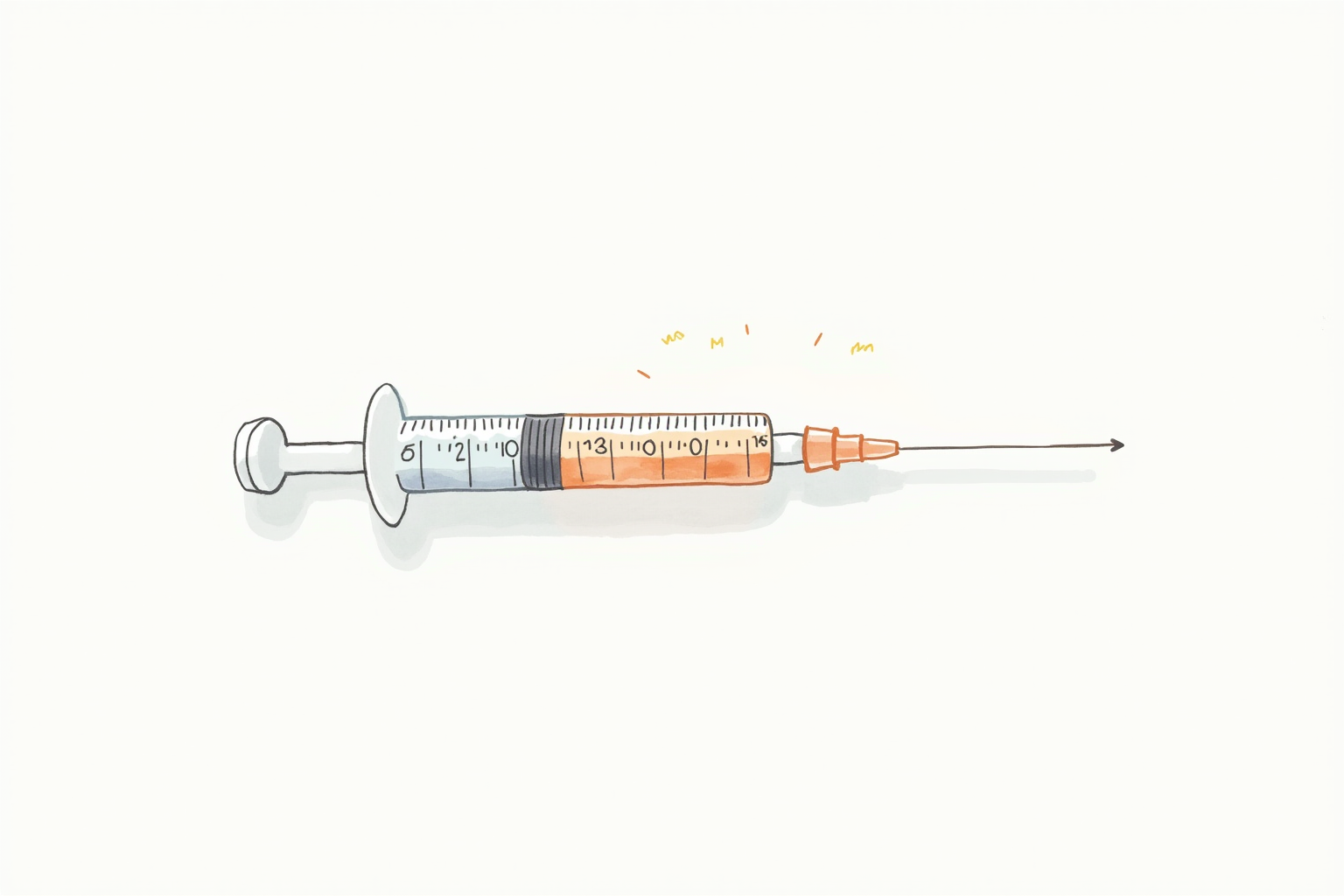
4. 해열제 종류와 정확한 용량
영유아용 해열제는 **아세트아미노펜(타이레놀)**과 이부프로펜(브루펜) 2가지입니다.
아세트아미노펜 (3개월 이상)
- 용량: 10–15mg/kg/회, 4–6시간 간격, 최대 5회/일
- 시럽(160mg/5ml) 기준: 체중 10kg → 약 3.1ml (100mg)
이부프로펜 (6개월 이상)
- 용량: 5–10mg/kg/회, 6–8시간 간격, 최대 4회/일
- 시럽(100mg/5ml) 기준: 체중 10kg → 약 3.75ml (75mg)
중요 안전 규칙:
- 6개월 미만은 이부프로펜 금지 (신장 부담)
- 두 약 교차 복용 가능하나 의사 지시 필수
- 시럽통 내장 계량컵·주사기 사용 (티스푼 금지 — 부정확)
- 1일 최대 용량 절대 초과 금지 (간 손상·신장 손상)
5. 미온수 마사지 — 효과와 한계
물리적 냉각법은 39℃ 이상 + 해열제 효과 부족 시에만 보조로 사용합니다.
올바른 방법:
- 30–32℃ 미온수 (찬물·얼음물 금지 — 오한 유발)
- 수건에 적셔 가볍게 짜기
- 겨드랑이·목·서혜부·등 위주 닦기
- 10–15분 시행 후 30분 후 체온 재측정
금지 사항: 알코올 사용 (피부 흡수로 저혈당·중독 위험), 찬물 목욕, 얼음팩 직접 접촉, 옷을 모두 벗기기 (오한 유발 시 오히려 체온 상승)
6. 응급실 즉시 방문 — 12가지 신호
다음 중 하나라도 해당하면 즉시 119 또는 응급실:
- 3개월 미만 + 38℃ 이상
- 3–6개월 + 39℃ 이상
- 6개월 이상 + 40.5℃ 이상
- 경련(전신 또는 부분)
- 의식 저하 — 깨워도 반응 없음
- 입술·손발이 파랗게 변함(청색증)
- 호흡곤란 — 빠른 호흡·갈비뼈 사이 함몰
- 심한 두통 + 목 뻣뻣함
- 심한 구토 4회 이상
- 점이나 멍 같은 발진 (눌러도 안 사라짐)
- 24시간 이상 소변 없음
- 탈수 신호 (입술 마름·울 때 눈물 없음)
7. 열성 경련 — 6개월–5세 흔한 응급 상황
영유아 6–60개월 발열 시 약 2–5%에서 열성 경련이 발생합니다. 단순 열성 경련은 5분 이내 자연 종료되며 후유증이 거의 없습니다.
경련 발생 시 5단계:
- 시간 측정 시작 — 시계 확인
- 옆으로 눕히기 — 토물 흡인 예방
- 주변 위험 제거 — 가구·날카로운 물건 멀리
- 아무것도 입에 넣지 않기 — 손가락·숟가락 절대 금지
- 5분 이상 지속 시 119
종료 후 의식이 돌아오면 30분 휴식 후 소아과 진료. 처음 경련이면 반드시 병원 가서 평가 받아야 합니다.
8. 발열 동반 흔한 증상별 의심 질환
| 동반 증상 | 의심 질환 | 대응 |
|---|---|---|
| 콧물·기침 | 감기, 인후염 | 가습·수분 |
| 귀 만지기·울기 | 중이염 | 소아과 |
| 구토·설사 | 장염 | 수분·ORS |
| 발진 | 수족구·홍역·돌발진 | 격리 + 소아과 |
| 호흡 곤란 | 기관지염·폐렴 | 응급실 |
| 소변 시 울기 | 요로감염 | 소아과 즉시 |
특히 요로감염은 영아에서 발열만 단독으로 나타나는 경우가 많아, 발열의 명확한 원인이 안 보이면 소변 검사가 필요합니다.
9. 가정 상비 — 발열 대비 5종
발열 발생 즉시 사용할 수 있도록 다음 5가지를 상비해 두세요:
- 체온계 2종 — 항문/귀용 디지털 + 이마용 비접촉
- 해열제 시럽 2종 — 타이레놀 + 브루펜 (유효기간 확인)
- 계량 주사기 — 정확한 ml 측정
- 경구 수분 보충액(ORS) — 약국 판매, 탈수 예방
- 응급 연락처 메모 — 단골 소아과·근처 응급실·119
10. 어린이집 등원 기준 — 발열 후 24시간
대부분 어린이집·유치원은 발열 후 해열제 없이 24시간 이상 정상 체온 유지 시 등원을 허용합니다.
복지부 가이드: 38℃ 이상이면 등원 불가, 회복 후에도 24시간 추가 휴식, 의사 진단서가 있으면 단축 가능. 등원 시 어린이집에 발열 원인·진단명 알려 다른 아이에게 전파되지 않도록 협조.
FAQ
Frequently Asked Questions
해열제를 먹였는데 열이 안 내려요. 더 먹여도 되나요?
용량과 시간 간격을 지켜야 합니다. 아세트아미노펜 4–6시간, 이부프로펜 6–8시간 간격이 절대 기준입니다. 더 빨리 또는 더 많이 주면 간·신장 손상 위험이 큽니다. 효과 없으면 다른 종류로 교차하거나 의사 상담하세요.
체온이 39℃인데 아기가 잘 놀아요. 해열제 줘야 하나요?
체온이 아닌 상태를 보는 것이 표준입니다. 잘 놀고 잘 먹고 수분 보충이 잘 되면 39℃여도 해열제 미사용 가능합니다. 단, 잠을 못 자거나 칭얼대면 사용을 고려하세요.
해열제와 미온수 마사지 어느 게 먼저인가요?
해열제가 우선입니다. 미온수 마사지는 보조 수단으로, 해열제 복용 30–60분 후에도 체온이 안 떨어지면 추가로 시행합니다. 단독으로 미온수만 사용하면 오한·체온 반발 상승 위험이 있습니다.
열성 경련 후에는 뇌 손상이 있나요?
단순 열성 경련(5분 이내, 전신 발작, 24시간 내 1회)은 뇌 손상이나 간질로 진행되지 않습니다. 복합 열성 경련(15분 이상, 부분 발작, 반복)은 정밀 평가가 필요하지만 대부분 좋은 예후를 보입니다.
체온계는 어떤 게 가장 정확한가요?
항문 체온계가 의학적 기준입니다. 다만 사용이 불편해 가정에서는 6개월 이상 귀 체온계, 모든 연령 비접촉 이마 체온계가 실용적입니다. 비접촉식은 측정 시 거리·각도가 일관되어야 정확합니다. 의심 시 여러 부위 측정해 비교하세요.
참고 자료
- AAP. Fever and Your Child. HealthyChildren.org. 2024.
- 대한소아청소년과학회. 영유아 발열 진료 지침. 2024.
- NICE Guideline NG143. Fever in under 5s: assessment and initial management. 2021.
- 식약처. 어린이 해열제 안전 사용 가이드. 2024.
- 대한응급의학회. 소아 발열 응급 처치 권장 사항. 2023.
- WHO. Pocket Book of Hospital Care for Children — Second Edition. 2013.
- Sullivan JE, Farrar HC. Fever and Antipyretic Use in Children. Pediatrics. 2011;127(3):580-587.
- 보건복지부. 영유아 응급 처치 매뉴얼. 2024.